Pandemiczna epidemia krótkowzroczności.
 Trwająca od 2019 roku pandemia zasadniczo zmieniła tryb życia wielu osób. W naszym kraju radykalna zmiana organizacji edukacji już od czasu pojawienia się pierwszych zakażeń spowodowała zamknięcie uczniów w domach, przed ekranami, na wiele miesięcy.
Trwająca od 2019 roku pandemia zasadniczo zmieniła tryb życia wielu osób. W naszym kraju radykalna zmiana organizacji edukacji już od czasu pojawienia się pierwszych zakażeń spowodowała zamknięcie uczniów w domach, przed ekranami, na wiele miesięcy.
Zamknięcie to spowodowało wielorakie skutki w wielu aspektach, w tym również miało wpływ na pojawienie się lub progresję krótkowzroczności.
Wada ta już wcześniej budziła wielki niepokój specjalistów. Od czasu pojawienia się urządzeń elektronicznych wymuszających pracę wzrokową w bliży obserwowaliśmy bowiem duży przyrost ilości pacjentów, u których pojawiła się krótkowzroczność. Pandemiczne zamknięcie przed ekranami komputerów spowodowało niestetyprawdziwą epidemię tej wady.
Apelujemy w związku z tym do rodziców i do naszych dorosłych pacjentów o przestrzeganie zaleceń, o których mówimy w profilaktyce krótkowzroczności. Najważniejsze z nich to korzystanie z dobrej, pełnej, stałej korekcji wady okularami lub soczewkami kontaktowymi, regularne wizyty kontrolne. W przypadku dzieci raz na pół roku, a w przypadku dorosłych raz w roku. W obu przypadkach każdorazowo, jak najszybciej po pojawieniu się wrażenia pogorszenia widzenia. Higiena pracy wzrokowej czyli przerwy w patrzeniu do bliży przynajmniej raz na pół godziny. W tym czasie należy maksymalnie rozluźnić akomodację np. podziwiając widok za oknem. Dieta bogata w ciemne i czerwone warzywa i owoce oraz kwasy omega-3. Korzystanie z filtrów światła niebieskiego.
W ostatnim czasie pojawiły się również profesjonalne narzędzia służące zatrzymaniu progresji krótkowzroczności. Narzędzia te to dostępna w gabinetach okulistycznych terapia farmakologiczna Atropiną a także dostępne w certyfikowanych gabinetach szkła okularowe i soczewki kontaktowe, które mają udowodnione w badaniach klinicznych działanie powstrzymujące lub znacznie spowalniające rozwój tej wady.
Pamiętając o ogromnym znaczeniu profilaktyki zachęcamy do wizyt kontrolnych. Zachęcamy również tych pacjentów, którzy do tej pory nie mieli problemów wzrokowych, również tych rodziców, których dzieci nie zgłaszają kłopotów z widzeniem. Zdarzają się bowiem pacjenci, którzy uważają, że widzą dobrze tymczasem mają problem z odczytaniem dużych optotypów.
Musimy również pamiętać o nadwzroczności, która będą wadą wrodzoną sprawia, że dzieci nie mają świadomości widzenia gorszego niż rówieśnicy. W grupie prawidłowo skorygowanych nadwzrocznych pacjentów pandemiczne zamknięcie przed ekranami często wywołuje spazmy akomodacyjne i powoduje konieczność korzystania ze szkieł relaksujących.
Kiedy należy pójść z dzieckiem do okulisty.
 W chwili obecnej każdy pacjent właściwie już od momentu urodzenia pozostaje pod opieką swojego lekarza rodzinnego. Lekarz ten, obserwując rozwój dziecka podczas kilkakrotnych tzw. badań bilansowych, sprawdza wzrok prosząc małego pacjenta o jednooczne przeczytanie optotypów, czyli różnych obrazków z tablicy. Jeżeli takie badanie wykaże odstępstwo od normy rodzice zostają skierowani z dzieckiem do lekarza okulisty. Badanie przeprowadzone w gabinecie lekarza rodzinnego, chociaż proste, to pozwala zauważyć niektóre nieprawidłowości układu wzrokowego, zwłaszcza niedowidzenie i krótkowzroczność. Niestety nie można w ten sposób wykryć wielu poważnych wad. Silnie akomodujące dziecko często bez problemu może rozpoznać całą tablicę, mimo dużej nadwzroczności lub astygmatyzmu.
W chwili obecnej każdy pacjent właściwie już od momentu urodzenia pozostaje pod opieką swojego lekarza rodzinnego. Lekarz ten, obserwując rozwój dziecka podczas kilkakrotnych tzw. badań bilansowych, sprawdza wzrok prosząc małego pacjenta o jednooczne przeczytanie optotypów, czyli różnych obrazków z tablicy. Jeżeli takie badanie wykaże odstępstwo od normy rodzice zostają skierowani z dzieckiem do lekarza okulisty. Badanie przeprowadzone w gabinecie lekarza rodzinnego, chociaż proste, to pozwala zauważyć niektóre nieprawidłowości układu wzrokowego, zwłaszcza niedowidzenie i krótkowzroczność. Niestety nie można w ten sposób wykryć wielu poważnych wad. Silnie akomodujące dziecko często bez problemu może rozpoznać całą tablicę, mimo dużej nadwzroczności lub astygmatyzmu.
Pewność, że układ wzrokowy dziecka jest sprawny może dać jedynie badanie przeprowadzone w gabinecie okulistycznym po porażeniu akomodacji, popularnie zwane badaniem „po kroplach”. Stosowane preparaty, długość i częstość ich zakraplania zależy od wieku pacjenta i preferencji specjalisty. Zawsze jednak pojawia się efekt szerokich źrenic, zwiększonej wrażliwości na światło oraz znacznego pogorszenia widzenia z bliska. Mimo tak wielu niedogodności badanie to jest niezbędne w diagnostyce wady wzroku i tylnego odcinka gałki ocznej dziecka. W trakcie wizyty oprócz ustalenia wady refrakcji lekarz okulista przeprowadzi również diagnostykę ustawienia i ruchów gałek ocznych dziecka.
Z naszej praktyki wynika, że każde dziecko, nawet jeżeli nie zdradza żadnych niepokojących objawów ze strony układu wzrokowego, powinno trafić do gabinetu okulistycznego zanim pójdzie do szkoły, optymalnie w 3-4 roku życia. Dzieci zezujące, nie fiksujące spojrzenia na obserwowanym przedmiocie powinny trafić do lekarza okulisty nawet w okresie niemowlęctwa, a dzieci z objawem tzw. białej źrenicy niezwłocznie, niezależnie od wieku.
Dopóki jednak obligatoryjne badanie okulistyczne każdego dziecka pozostaje jedynie w sferze życzeń, uczulamy rodziców i nauczycieli na objawy pozornie nie związane z zaburzeniami widzenia. Warto przyprowadzić na badanie okulistyczne każde dziecko, które skarży się na bóle głowy, jest zawsze zmęczone, niechętnie koloruje obrazki, nie lubi układać puzzli, unika czytania, nie rozumie czytanego tekstu lub podejrzewane o dysleksję. Po dokładnym badaniu „po kroplach”, u większości dzieci, o których rodzice na wywiadówkach słyszą, że są „zdolne ale leniwe” rozpoznajemy nadwzroczność lub astygmatyzm, mimo prawidłowej ostrości wzroku z bliska i daleka uzyskanej w badaniu przesiewowym. Wszystkie wymienione wyżej wady wymagają korekcji. Tradycyjne okulary możemy zastąpić lub wspomagać soczewkami kontaktowymi, tak by nasi młodzi pacjenci widzieli równie dobrze jak ich koledzy i nie borykali się z ograniczeniami wynikającymi z konieczności noszenia okularów.
Jak przebiega badanie okulistyczne.
Dzieci często boją się lekarzy, dlatego wizyta w gabinecie może wiązać się z dużym stresem i niepewnością „co mnie czeka”. Zdarza się, że i rodzice nie wiedzą jak wygląda badanie okulistyczne dziecka. Czym różni się ono od badania pacjenta dorosłego, a w czym jest podobne. Okulista w kontakcie z dzieckiem jest lekarzem wyjątkowym i warto żeby dziecko wiedziało o tym wcześniej.
W trakcie badania okulistycznego dziecko traktowane jest podmiotowo. Nie na wszystkie pytania zadawane przez lekarza są w stanie odpowiedzieć rodzice/opiekunowie, choć zgodnie z dobrą praktyka lekarską i zgodnie z prawem muszą być obecni podczas całego badania, dlatego lekarz okulista zawsze rozmawia z dzieckiem, a odpowiedzi małego pacjenta są ważne, wiążące i mają wpływ na dalsze postępowanie.
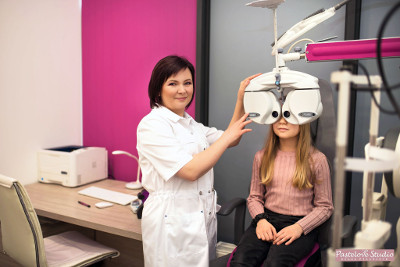 Badanie polega na oglądaniu i nazywaniu optotypów (obrazków, liter lub cyfr) lub śledzeniu wzrokiem prezentowanych przedmiotów. Jedynym, nie w pełni komfortowym momentem, jest zakraplanie preparatów rozszerzających źrenice. Niektóre stosowane kropelki szczypią w oczy, ale szczypią bardzo krótko. Zakraplanie konieczne przy pierwszej diagnostyce wady wzroku nie musi być jednak powtarzane przy każdej wizycie kontrolnej. Po rozszerzeniu źrenic lekarz bada przedni odcinek i dno oka używając do tego urządzeń emitujących światło. Badanie to choć również niezbyt komfortowe zazwyczaj jest bardzo dobrze tolerowane przez dzieci. „Po kroplach” często konieczne jest również powtórzenie badania refrakcji i ostateczne ustalenie wady wzroku oraz koniecznej korekcji.
Badanie polega na oglądaniu i nazywaniu optotypów (obrazków, liter lub cyfr) lub śledzeniu wzrokiem prezentowanych przedmiotów. Jedynym, nie w pełni komfortowym momentem, jest zakraplanie preparatów rozszerzających źrenice. Niektóre stosowane kropelki szczypią w oczy, ale szczypią bardzo krótko. Zakraplanie konieczne przy pierwszej diagnostyce wady wzroku nie musi być jednak powtarzane przy każdej wizycie kontrolnej. Po rozszerzeniu źrenic lekarz bada przedni odcinek i dno oka używając do tego urządzeń emitujących światło. Badanie to choć również niezbyt komfortowe zazwyczaj jest bardzo dobrze tolerowane przez dzieci. „Po kroplach” często konieczne jest również powtórzenie badania refrakcji i ostateczne ustalenie wady wzroku oraz koniecznej korekcji.
Po badaniu lekarz omawia z rodzicami, oczywiście w obecności i przy aktywnym udziale małego pacjenta, tryb dalszego postępowania. W szczególności możliwe sposoby korekcji wady wzroku, stosowanie okularów lub soczewek kontaktowych, zalety i ograniczenia każdej z tych metod, ewentualną konieczność ćwiczeń wzrokowych i rytm planowanych wizyt kontrolnych. Jeżeli okaże się, że przyczyną dolegliwości nie jest wada wzroku a inne schorzenie układu wzrokowego, wtedy również szczegółowo omawiane jest rozpoznanie i proponowane przez okulistę leczenie, tryb postępowania, ewentualnie konieczność wykonania kolejnych badań lub konsultacji u innych specjalistów. W rozmowie tej lekarz wyjaśnia również wszystkie wątpliwości pacjenta i jego rodziców, odpowiada na pytania i może wręczyć dostępne materiały edukacyjne.
Leczenie wad układu wzrokowego nie jest możliwe bez akceptacji i pełnej współpracy nawet małych pacjentów. Nie pomogą okulary, jeżeli będą zdejmowane tuż po wyjściu z domu. Nie wyleczy niedowidzenia samo zalecenie zasłaniania oka, jeżeli pacjent nie zrozumie i nie zaakceptuje takiej konieczności. Na szczęście obecnie dysponujemy wieloma możliwościami i możemy ustalić tryb postępowania akceptowany przez specjalistę, rodziców i pacjenta.
Sztandarowym przykładem są soczewki kontaktowe, które dając równie dobrą, a czasem lepszą jakość widzenia równocześnie nie ograniczają aktywności pacjenta tak, jak zdarza się to w przypadku korekcji okularowych. Jeżeli pacjent i rodzice wyrażą zgodę na proponowane leczenie wizyta kończy się wypisaniem recept i innych zaleceń oraz ustaleniem terminu wizyty kontrolnej.

